Blog Mefop
Tassonomia delle prestazioni dei fondi sanitari: un tavolo di lavoro Mefop apre un percorso di studio e sperimentazione sul campo
- Sanità integrativa
- Organizzazione e Comunicazione
- Ssn
- Tassonomia
- Fondi sanitari
Nel corso dei tavoli di lavoro abbiamo più volte approfondito il tema della pianificazione sanitaria e sociosanitaria, evidenziando l’opportunità di adottare sistemi di transcodifica delle prestazioni in grado di consentire un monitoraggio efficace e un dialogo costruttivo con il Ssn.
Il tavolo del 15 giugno è stata l’occasione per approfondire questa tematica che al di là del piano tecnico sottende una visione sistemica della sanità integrativa. Al momento, infatti, nessuna norma primaria o secondaria ha fornito indicazioni chiare sulla costruzione del nomenclatore dei fondi sanitari e l’unico sforzo in chiave meramente ricognitiva è stato effettuato dall’Anagrafe dei fondi sanitari con l’iniziativa denominata “Cruscotto delle prestazioni dei Fondi sanitari”.

Uno degli elementi più significativi del tavolo è stato rappresentato dall’intervento della Dott.ssa Isabella Morandi, esperta di sistemi di classificazione sanitaria, la quale ha illustrato le evoluzioni in atto in materia di nomenclatore tariffario del Ssn e in materia di classificazioni utili anche ai fini della implementazione del fascicolo sanitario.
Durante la giornata, tuttavia, i fondi che hanno partecipato attivamente alla discussione hanno sollevato un quesito di natura politica legato in primis alla istituzionalizzazione del ruolo della sanità integrativa e alla necessità di intraprendere un complesso percorso di sistematizzazione dei dati, in assenza di richieste chiare da parte del legislatore.
È davvero così necessario classificare le prestazioni per area di bisogno e per macroarea e prestazione sanitaria?
È questa la domanda su cui è importante allinearsi e su questa il dibattito si è alimentato, anche attraverso la partecipazione e l’esperienza della Prof.ssa Isabella Mastrobuono, direttore sanitario e esperta di sanità pubblica e privata.
Anche in assenza di un quadro coordinato di regole, non possiamo dimenticare il ruolo istituzionale che i fondi sanitari sono chiamati ad assumere come secondo pilastro del sistema sanitario. I timidi input lanciati a livello politico (cfr. in ultimo Patto per la salute 2019-21) e i conseguenti passaggi operati dall’Anagrafe nella richiesta non solo di dati quantitativi ma anche qualitativi (cfr. ruolo dei PDTA) non possono essere ignorati. Non risulta sicuramente né necessario né opportuno adottare modelli vincolanti o iperspecifici ma risulta invece auspicabile che si cominci a riflettere sull’opportunità di costruire un modello di nomenclatore in grado di raggiungere un duplice obiettivo:
- valorizzare il proprio patrimonio informativo e efficientare il rapporto con gli outsourcer assicurativi e sanitari
- porre al centro delle proprie politiche sanitarie i bisogni dei “cittadini-iscritti”
Nel compiere quest’ultimo passaggio non si può prescindere dalla conoscenza della tassonomia del Ssn e dalla creazione di una matrice di comunicazione tra i due sistemi. A livello tecnico, l’elencazione specifica contenuta nel cruscotto – oltreché la classificazione puntuale per macroaree – delle diverse prestazioni amplia notevolmente la “mappa” degli operatori, i quali ritrovano nello schema il dettaglio la tassonomia delle prestazioni fino ad oggi indicate solo in modo generico (cfr. decreti attuativi del d.lgs. 502/92).
A titolo esemplificativo, basti guardare l’area del sociosanitario, dove i dati forniti fino ad oggi all’Anagrafe in relazione alle cd. prestazioni vincolate raccontano poco sia sulle somme erogate (si pensi in particolare al caso dei cd. fondi assicurati che comunicano periodicamente al Ministero solo i dati delle risorse impegnate in termini di premi riconosciuti alle compagnie e Sms per la copertura del rischio) sia sulle tipologie di prestazioni. L’avere elencato tutte le principali categorie di prestazioni sociali a rilevanza sanitaria e di prestazioni sanitarie a rilevanza sociale, consente al fondo di avere un punto di riferimento importante sia nell’ottica della rielaborazione dei dati in suo possesso che in quella della valorizzazione/implementazione prospettica dei propri piani sanitari.
La linea intrapresa da Mefop è quella di divulgare competenze, contaminare linguaggi e consentire ai fondi di raggiungere una consapevolezza piena del loro ruolo di integrazione.
La nostra proposta è quella di adottare, anche solo ai fini dell’efficace governo delle prestazioni e del rapporto con i providers, un sistema di classificazione semplice ma orientato a mappare le principali aree del sistema sanitario e a intraprendere una attività di presa in carico. Questo processo potrà rappresentare la base per la creazione di un sistema di big data utili sia alla pianificazione sanitaria che alla comunicazione verso il Ministero.
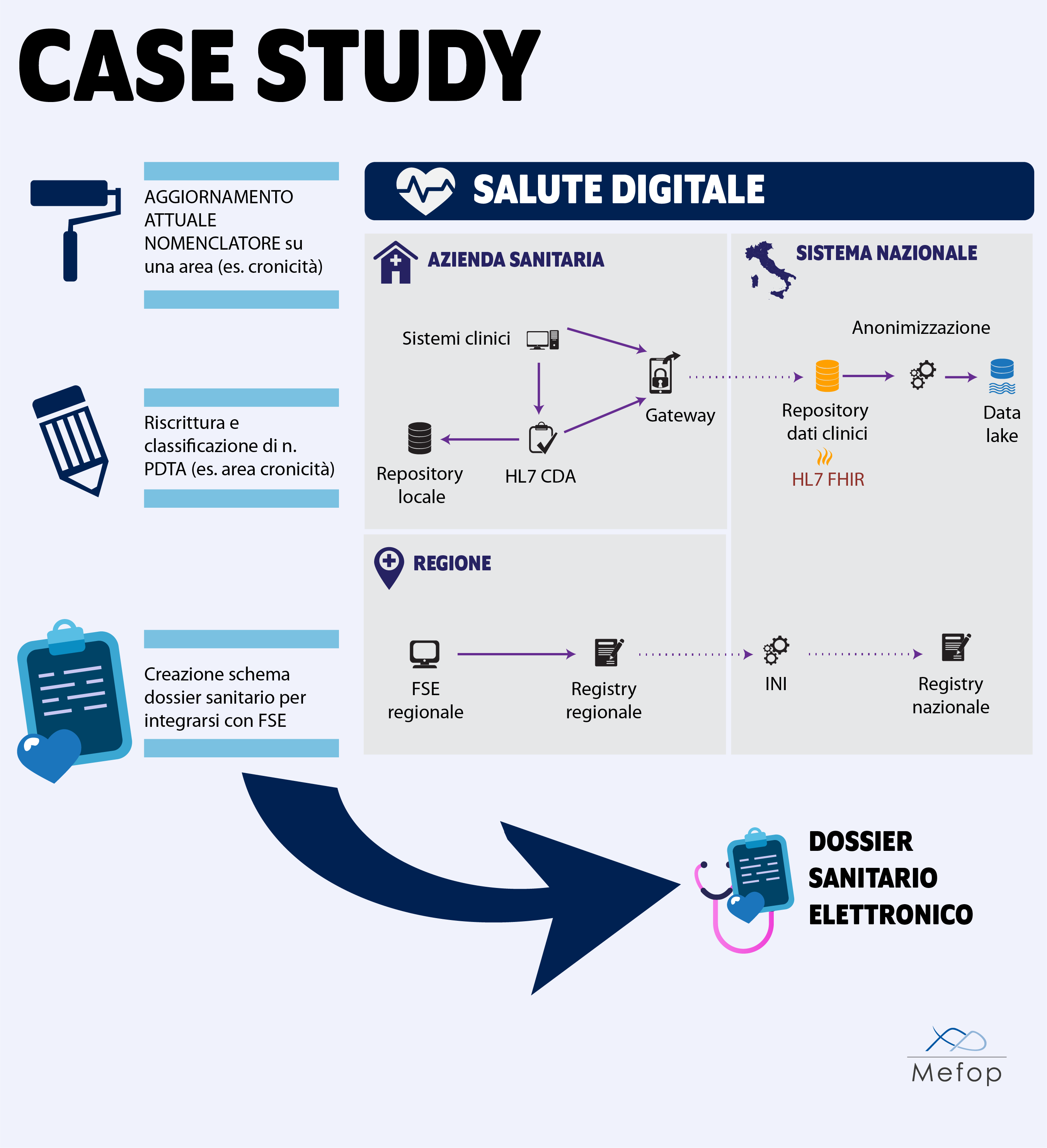
Il prossimo passo sarà quello di lavorare a un case study che possa evidenziare al sistema sia il grado di disallineamento tra le tassonomie del pubblico e del privato sia una possibile strada per la creazione di un sistema di flussi informativi in ambito sanitario, isolando una o due aree di particolare interesse e focalizzandoci su un paio di percorsi diagnostici terapeutici significativi in termini di impatto sui bisogni sanitari.
PER APPROFONDIRE
Vai ai materiali dei tavoli di lavoro dedicati a questo tema

Damiana Mastantuono
Mefop
In Mefop dal 2000. Avvocato Specialista in lavoro e previdenza. Laureata con lode in Giurisprudenza. É responsabile della formazione e dei "progetti speciali" di Mefop e collabora alle attività dell'area normativa e istituzionale.