Blog Mefop
Non autosufficienza: analisi e proposte per un nuovo modello di tutela
- Sanità integrativa
- Non autosufficienza
- Bilateralità
- Welfare contrattuale e aziendale
- Ssn
- Fondi sanitari
- Altri Enti bilaterali
Di seguito si propone una sintesi dell’analisi presentata nel Paper discusso al Convegno SISP, Torino, 5-7 settembre 2018, poi pubblicato come Working Paper 2WEL 3/2018
La UE ha recentemente ribadito, nell’ambito dell’iniziativa sul Pilastro Europeo dei Diritti Sociali, l’esigenza di rinnovamento dei sistemi di welfare per realizzare risposte efficaci a nuovi bisogni, a tal fine incoraggiando strategie di innovazione sociale.
Il processo sotteso all’innovazione sociale implica trasformazioni tanto “di prodotto” (la natura dei servizi offerti e i risultati raggiunti) quanto “di processo” (chi offre il servizio, con quali risorse, a seguito di quali interazioni, alla luce di quali interessi), favorendo nuove forme di governance insieme multi-attore (settore pubblico, privato e non profit) e multi-livello (locale, regionale, nazionale europeo).
L’obiettivo è la trasformazione del sistema di welfare per migliorare la resilienza dei beneficiari aumentando le loro capacità e facilitando il loro accesso alle risorse con l’obiettivo di favorire insieme l’empowerment dei singoli cittadini e della società nel suo complesso, dotando gli individui del giusto insieme di competenze per diventare protagonisti autonomi e di successo in un sistema economico in rapida trasformazione.
In Italia ciò è particolarmente vero con riferimento al problema della non autosufficienza: siamo uno dei Paesi più longevi al mondo, ma la qualità della vita in termini di buona salute e/o limitazioni funzionali non è altrettanto confortante. La risposta sia pubblica che privata continua ad essere nettamente inadeguata sotto il profilo quali/quantitativo, caratterizzata da una mancanza di progettualità, evidenziando per entrambi lo stesso tipo di criticità:
- netta preferenza per le erogazioni di carattere monetario (Indennità di accompagnamento per il pubblico, rendite per il privato), senza controllo ex-post circa l’utilizzo delle risorse;
- frammentazione disorganizzata di interventi con conseguente rischio di inappropriatezza delle prestazioni e dispersione delle già scarse risorse;
- limitazione delle coperture private ai lavoratori dipendenti durante il periodo di attività: nella maggioranza dei casi la copertura viene meno con il pensionamento e la vecchiaia, ovvero nel momento in cui il rischio è più rilevante.
La conseguenza è che sono le famiglie che attualmente si fanno carico dell’onere organizzativo e in gran parte di quello economico dell’assistenza.
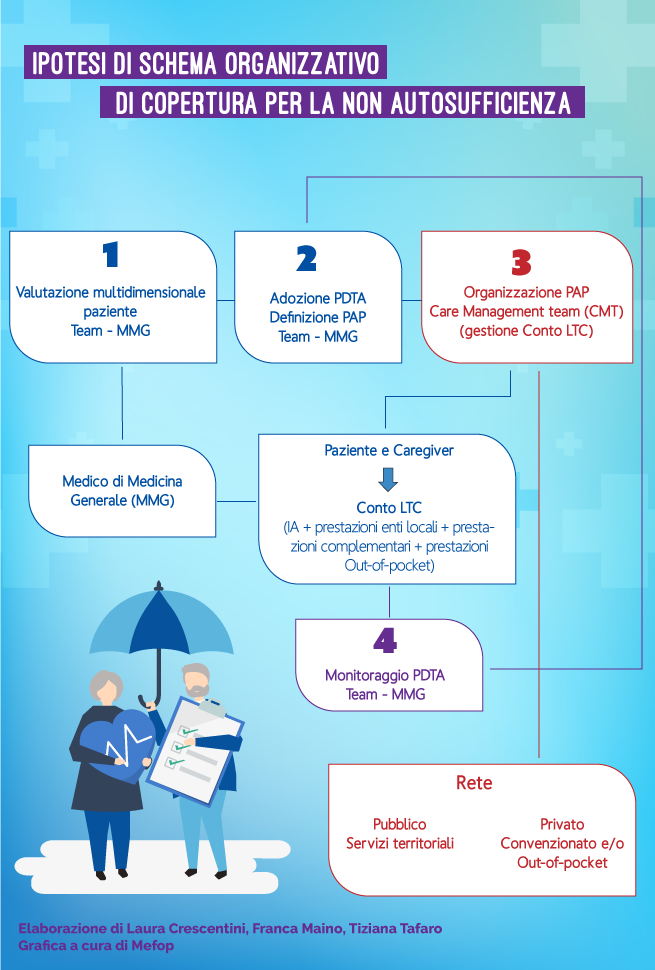
Muovendo dall’ottica dell’innovazione sociale le autrici hanno quindi inteso definire i contorni di un possibile nuovo modello (illustrato nella figura sotto) di copertura per LTC che superi la rigida struttura a silos che caratterizza il vigente sistema di welfare, fornendo indicazioni circa la sua concreta fattibilità. Il modello proposto non intende in alcun modo sostituirsi o imporsi agli Enti locali nella definizione dei modelli assistenziali ritenuti più idonei ma, al contrario, integrarsi con tali modelli e utilizzarne al meglio le potenzialità completando, laddove necessario, le necessità di assistenza in maniera organica ed efficace.
Fondato sull’adozione di una visione complessiva della problematica, il modello è incentrato su due elementi distintivi:
- la definizione, a cura del SSN, da esercitarsi presumibilmente a livello di Distretto, di percorsi diagnostico-terapeutici assistenziali (PDTA) personalizzati -si tratta del resto di un’impostazione, almeno sul piano teorico, essenzialmente colta dal (primo) Piano Nazionale della Cronicità- centrati non sulla malattia ma sulla persona, che tengano conto non solo del profilo clinico ma anche del contesto familiare, economico, ambientale, coinvolgendo attivamente il paziente e i caregivers di riferimento, in un vero e proprio “Patto di assistenza”.
Il PDTA si traduce in un Piano di Assistenza Personalizzato (PAP), per la cui realizzazione è fondamentale, l’unitarietà, a livello nazionale, dei criteri di definizione e valutazione multidimensionale della non autosufficienza, nonché di un set di indicatori validati per il monitoraggio quali-quantitativo degli interventi assistenziali; - un approccio multidimensionale integrato, che realizzi sinergie fra servizi sanitari e sociali, professionalità diverse, diversi attori pubblici e privati, profit e non profit, nella consapevolezza che, considerato il contesto economico certamente non prospero che caratterizza attualmente il nostro Paese, non appare verosimile immaginare, almeno nel breve periodo, di poter disporre di risorse significativamente superiori a quelle attuali -La spesa complessiva (pubblica e privata) per LTC (al netto della componente sanitaria) sarebbe stimabile in 26,3 miliardi di euro.-
Occorre quindi che siano messe a sistema tutte le risorse disponibili, sia in tema di finanziamento, sia in tema di organizzazione dell’erogazione delle prestazioni.
In questo contesto si è ripresa l’ipotesi, da più parti evocata, della riunificazione in un “conto LTC individuale” di tutte le risorse, pubbliche e private, destinabili al finanziamento degli interventi previsti dal PAP, di cui il soggetto non autosufficiente può disporre per il finanziamento delle prestazioni di LTC. Il Conto LTC diventa operativo nel momento in cui, accertato lo stato di non autosufficienza, è definito il PAP e viene organizzata la sua realizzazione. Non raccoglie quindi i contributi eventualmente versati dal singolo nel corso della vita attiva né implica una prestazione unica, lasciando inalterate le possibilità offerte al singolo in relazione alla sua situazione personale e professionale, rispettandone la libertà di scelta.
Inoltre si tratta di una modalità organizzativa che può adattarsi a tutti, anche a coloro che sono fuori dal mercato del lavoro o a chi non ha coperture integrative: per tali soggetti cambierà esclusivamente la consistenza del Conto LTC, che si limiterà all’indennità di accompagnamento e agli altri contributi pubblici (al netto degli apporti personali o delle eventuali polizze individuali).
L’unitarietà nell’organizzazione e nella gestione è realizzata tramite l’affidamento dell’organizzazione pratica e il coordinamento del PAP ad un Care manager o, piuttosto, data la complessità del ruolo, ad un Care Management Team (CMT), che interagisca con il beneficiario e la sua famiglia (consulenza e accompagnamento, mappatura delle possibilità offerte dal territorio privilegiando per quanto possibile l’utilizzo dei servizi erogati dal pubblico, rendicontazione dell’impiego delle risorse, monitoraggio circa l’efficacia del PAP), i fornitori di servizi (attivazione di una rete di convenzioni) e l’Ente pubblico (responsabilità dell’appropriatezza dei diversi interventi, aggiornamento del PAP), al fine di ottimizzare le risorse disponibili.
Il CMT deve possedere adeguati requisiti di professionalità, una struttura organizzativa adeguata e garantire terzietà con riferimento all’attività di erogazione dei servizi onde evitare situazioni di conflitto di interessi. Al sistema pubblico spetterebbe la definizione di un’opportuna procedura di accreditamento eventualmente prevedendo la costituzione di un albo dedicato. Le forme bilaterali istituzionalmente “incaricate” di occuparsi a vario titolo del welfare dei propri aderenti (fondi pensione, fondi sanitari, accordi di welfare aziendale) potrebbero invece incardinare l’offerta del CMT nell’ambito dei servizi offerti.
Sarebbe inoltre auspicabile la realizzazione di sinergie fra le suddette forme e/o con le Reti territoriali di welfare. Iniziative come la stipula di convenzioni con i soggetti erogatori e/o la mappatura e il monitoraggio qualitativo delle forme di assistenza ben si prestano ad essere “socializzate” con indubbi vantaggi in termini economici e organizzativi. L’attivazione delle Reti consentirebbe inoltre di superare il problema di assicurare il servizio di CMT anche a coloro che non rientrano nel mercato del lavoro (ad esempio, le casalinghe), o ne sono usciti (gli attuali pensionati), generalmente esclusi dalle coperture a carattere negoziale, ma anche ai lavoratori per i quali non siano stati attivati i predetti accordi di copertura.
Nel paper sono presentati, a titolo puramente esemplificativo, quattro casi che mostrano come progetti innovativi sul tema della non autosufficienza - che sposano la logica dell’integrazione dei diversi sistemi (sanitario, sociale e solidale) di offerta di servizi presenti sul territorio con una governance unitaria di assistenza - sono già operativi e stanno contribuendo ad alimentare quel cambio di paradigma necessario per ripensare profondamente il sistema di copertura per la non autosufficienza.
I quattro progetti sul tema della non autosufficienza
- “Veniamo a trovarvi” (cfr. Rapporto del Centro Studi della Fondazione CRC, 2012);
- “Consenso”, promosso da un partenariato ampio di cui la Regione Piemonte è l’ente capofila;
- “La Cura è di Casa”;
- Fragibilità promosso da Jointly.
Per approfondimenti si rimanda al Working Paper 2WEL 3/2018 di Crescentini, Maino e Tafaro
Il possibile ruolo delle reti territoriali si presenta articolato su più livelli. Il primo, più ovvio, è quello di fornitore dei servizi pubblici, ma le reti territoriali potrebbero altresì qualificarsi – per la stessa rete - come fornitori di servizi che vadano anche oltre quelli previsti dall’intervento pubblico, fino a candidarsi quale vero e proprio Care manager. Di contro, in mancanza di una rete territoriale già esistente, l’organizzazione di reti di servizi da parte di fondi pensione o fondi sanitari o in ambito di welfare aziendale potrebbe comunque rappresentare un punto di partenza per la costituzione di reti territoriali attraverso l’apertura, ovviamente a titolo oneroso, dell’accesso ai servizi anche ai residenti sul territorio non appartenenti alle collettività destinatarie della copertura LTC.
In entrambe le ipotesi, poter ampliare l’ambito di mutualizzazione del rischio consentirebbe l’accesso alla copertura, con compartecipazioni ragionevoli e sostenibili, anche alle categorie non comprese fra i destinatari della copertura collettiva ma residenti sul territorio.
Circa i possibili costi della copertura, si è tentata una prima stima del contributo necessario per garantirsi una copertura LTC al netto del contributo pubblico (indennità di accompagnamento) quantificata in una rendita mensile di 12.000 €, nell’ipotesi di adesione collettiva con riferimento alla distribuzione della popolazione italiana dei lavoratori attivi (dipendenti ed indipendenti), attraverso l’applicazione di premi medi calcolati su casi tipo e nell’ipotesi di costanza della distribuzione stessa.
Si sono valutate quindi, distintamente, la contribuzione annua da versare esclusivamente durante il periodo di attività destinata a coprire il rischio di LTC da attivo e quella invece – sempre da versare nel corso della vita attiva – destinata alla creazione di una riserva a copertura del rischio di LTC da pensionato.
Il premio medio annuo per coprire la copertura da non autosufficiente da attivo risulta di circa 90 € annui. Qualora si ipotizzasse la costruzione, durante il periodo di attività, di una prestazione da erogare agli attuali lavoratori in caso di non autosufficienza sopravvenuta durante il periodo di pensionamento dovrebbe essere versato un ulteriore premio di 330 € annui. Qualora si volesse conoscere una stima di un possibile premio medio per popolazioni con distribuzione per età diversa è comunque possibile utilizzare i premi stimati per i casi tipo presentati in questo lavoro per il calcolo del premio medio ponderato.
La possibilità di realizzare un efficace sistema di LTC anche senza incremento della spesa pubblica e a costi ragionevoli per i singoli non è un’utopia, ma richiede scelte precise (e coraggiose) da parte dei decisori pubblici, abbandonando la logica degli interventi “tampone” e definendo un nuovo e organico disegno organizzativo per la copertura che riconosca la LTC come una branca a sé stante del sistema di welfare, dotata di un quadro normativo e regolamentare specifico.
Si tratta evidentemente di una soluzione che implica la scelta “forte” della limitazione della totale libertà goduta sinora dal singolo nella gestione dell’indennità di accompagnamento e di eventuali altre prestazioni monetarie ricevute. Si tratta peraltro di limitazioni analoghe a quelle da sempre inserite nell’ambito delle prestazioni di sicurezza sociale in ragione dell’interesse generale a cui rispondono e delle agevolazioni fiscali di cui godono.

Franca Maino
Dirige il Laboratorio Percorsi di secondo welfare. È ricercatrice e insegna“Politiche sociali e del lavoro” e “Social Innovation & Welfare Mix” presso il Dipartimento di Scienze Sociali e Politiche dell'Università degli Studi di Milano.
.jpg)
Laura Crescentini
Attuario, membro della Commissione Sanità dell’Ordine degli Attuari, Coordinatore Tecnico di Assoprevidenza, Membro del Comitato Tecnico Scientifico di Itinerari Previdenziali, Membro dello Stakeholder group del progetto InnovaCare.

Tiziana Tafaro
Laureata nel 1990 in Scienze Statistiche e Attuariali presso l’Università “La Sapienza” di Roma, è iscritta all’Albo Nazionale degli Attuari dal 1991. Socio effettivo dell’Associazione Internazionale degli Attuari, è Consigliere di Amministrazione dell’EPAP (Ente di Previdenza e Assistenza Pluricategoriale). È docente a contratto per la cattedra di Tecnica attuariale delle assicurazioni sociali all'Università degli Studi del Sannio di Benevento per gli anni 2016/2017, 2017/2018 e 2018/2019. Collabora come docente ai Master Prevcomp organizzati da Mefop e Università della Tuscia in materie previdenziali e di contabilità attuariale. Dal 2018 è welfare specialist presso lo Studio Crenca & Associati.